Технологии XXI века: омоложение по-новому

KOSMETIK international journal №4, 2005
Ольга Богомолец, д.м.н., главный врач Института дерматологии и косметологии, Киев
Егор Колодченко, к м.н., Центр лазерной косметологии «Когерент», Киев
Принципы коррекции физиологического и патологического старения
Старение организма – неизбежный, генетически обусловленный процесс, связанный с истощением биологического ресурса организма, а также накоплением в клетках и тканях токсических продуктов, препятствующих восстановлению клеток.
Если старение внутренних органов происходит достаточно скрытно, то признаки возрастного увядания кожи быстро становятся заметны не только самому человеку, но и окружающим его людям. Несоответствие своего внешнего вида и внутреннего ощущения возраста в условиях социально-экономической зависимости иногда приводит к формированию тяжелых психоэмоциональных комплексов, нарушению социальной адаптации. Общество, в свою очередь, достаточно ярко демонстрирует свое критическое отношение к внешним проявлениям старения, что значительно снижает возможности материальной и моральной самореализации и удовлетворения. В ответ на активное возрастание спроса на эстетические услуги на рынке медицинских услуг появляется все больше инновационных технологий различного уровня и качества. С некоторыми из них вы познакомитесь в данном обзоре.
Признаки старения и подходы к их коррекции
Процесс старения развивается постепенно, а начиная с 40 лет появляются его первые клинические и морфологические признаки. Среди морфологических доминируют прогрессирующее истончение эпидермиса и дермы, уменьшение количества нормальных коллагеновых волокон и потовых желез и снижение их функциональной активности, гормонально обусловленные: увеличение количества волосяных фолликулов в андрогенозависимых зонах у женщин и локальная эктазия капилляров дермы; исчезновение окситалановых эластических волокон, уменьшение количества протеогликанов и гиалуроновой кислоты в межклеточном веществе дермы.
Клиническими, т.е. видимыми невооруженным глазом признаками старения являются истонченная, гладкая, почти прозрачная поверхность кожи, сглаженность ее микротекстуры, контурирование тонких поверхностных морщин. Кожа сухая, отмечается легкое шелушение, появление милиумов, уменьшенное потоотделение, признаки возрастного гирсутизма, повышается ломкость сосудов.
У многих людей активизация процессов старения (т.н. преждевременное старение) происходит вследствие комбинированного воздействия экзогенных и эндогенных причин. Среди экзогенных факторов, т.е. направленных на кожу извне, можно выделить климатические, химические, биологические и физические. Одним из наиболее агрессивных физических факторов является ультрафиолетовое облучение, под воздействием которого в коже активизируются процессы т.н. фотостарения. Фотостарение имеет характерные морфологические признаки и их клинические проявления. Например, снижение содержания коллагенов типа VII (главного компонента крепящих фибрилл) приводит к формированию глубоких морщин, а появление атипичных эпителиоцитов дает старт формированию целой группы заболеваний кожи, т.н. актинических кератозов (себорейных и актинических кератом, базально- и плоскоклеточного рака кожи).
Подходы к коррекции физиологического и патологического старения имеют кардинальные различия. Замедлением процессов естественного старения на уровне эпидермиса может заниматься косметолог в рамках косметического салона с использованием специальных антивозрастных программ. В случаях наличия признаков патологического старения для пациента обязательно наблюдение у дерматолога и онкодерматолога с целью раннего выявления и своевременного лечения предраковых заболеваний кожи, а также определения показаний и противопоказаний к назначению оперативных (инвазивных и неинвазивных) методик омоложения.
До последнего времени наиболее популярными методиками борьбы с преждевременным старением кожи были процедуры, направленные на удаление (абляцию) поверхностных слоев кожи. К таким методам устранения клинических признаков старения относятся пилинги – механический (дермабразия), химический (глубокий и средний), лазерный (иначе – лазерная эксфолиация или шлифовка), альтернативным им является неинвазивное омоложение, фотоомоложение и селективные лазеры.
Абляционные технологии обновления кожи, в отличие от неинвазивных методик, имеют ряд существенных недостатков: продолжительная эритема и довольно длительный период постпроцедурной реабилитации; большой риск развития дисхромий (нарушений пигментации кожи); наличие раневой поверхности, и как следствие, возможность ее инфицирования и рубцевания; болевые ощущения, сопровождающие как саму процедуру, так и постпроцедурный период. Удаление поверхностного слоя кожи сопровождается повреждением эпидермиса и базальной мембраны, развитием острого раневого процесса, конечным итогом которого является стимуляция синтеза коллагена, развитие диффузного дермального микрофиброза с клинически наблюдаемым временным улучшением текстуры кожи и уменьшением количества морщин.
Инновационные неинвазивные технологии, в свою очередь, позволяют обеспечить эффективное альтернативное устранение не только пигментаций и телеангиэктазий на коже, но и стимулировать восстановление эндогенного коллагена с последующим разглаживанием морщин без повреждения поверхности кожи. Поэтому современные методы неабляционного омоложения завоевывают все большую популярность в мире и пользуются растущим спросом.
Лазерная шлифовка
Наибольшей популярностью среди техник «омоложения» в последние 5-7 лет пользовалась аблятивная лазерная шлифовка карбоновым или эрбиевым лазером. Во время лазерной шлифовки происходит послойная дегидратация и выпаривание кожи, временное уменьшение объема коллагеновых волокон, денатурация внеклеточных белков, что ведет к разглаживанию морщин и уменьшению дряблости. Эта процедура действительно обеспечивает временное сглаживание морщин и улучшение внешнего вида кожи, но является оперативным вмешательством в полном смысле этого слова. И, как каждая операция, влечет за собой целый шлейф побочных эффектов, осложнений и неудобств для пациента: необходимость общего наркоза, пребывания в послеоперационном периоде в стационарах под врачебным наблюдением, неизбежный отек, лимфорея и болевые ощущения, неэстетичный внешний вид обработанной кожи в первые недели – месяцы после шлифовки. Гораздо более тревожными являются отдаленные последствия — рубцевание кожи лица, развитие диффузного фиброза, интенсивной вторичной гиперпигментации. Настораживают и сведения об отдаленных атрофических процессах, инициированных этой операцией. Устранение сети расширенных подкожных сосудов, проступающих под истонченной шлифовкой кожей, требует от пациента дополнительных моральных и материальных усилий. По данным Европейской ассоциации лазерной дерматологии, количество лазерных шлифовок в Европе по сравнению с прошлым годом снизилось на 50%. Врачи, ранее уверенно рекомендовавшие лазерную шлифовку, возвращаются к пилингам и предложенным несколько лет назад методикам неаблятивного (нетравматичного) «омоложения» кожи.
Фотоомоложение
Суть метода – в имитации биохимических процессов воспаления, происходящих при заживлении раны, то есть активация фибробластов и тучных клеток, вызывающих синтез эндогенного проколлагена I с последующим превращением его в коллаген.
Принцип фотоомоложения состоит в том, что электромагнитное излучение поглощается хромофорами кожи – меланином и гемоглобином, происходит их постепенное разрушение с лизисом хромофорсодержащих структур. Таким образом устраняют пигментные повреждения и нежелательные сосуды. Стимуляция коллагеновых и эластиновых структур кожи приводит к улучшению тургора кожи.
В настоящее время для неабляционного фотоомоложения в эстетической медицине используют лазеры желто-зеленого диапазона, лазеры ближнего инфракрасного диапазона и импульсные широкополосные источники света (IPL).
Процесс фотоомоложения проводится поэтапно. Обычно для достижения стойкого результата требуется 5-6 сеансов. Длительность процедуры 30-60 мин. с перерывами 3-4 недели. Видимые позитивные изменения структуры и цвета кожи появляются уже через 2-2,5 месяца после начала фотосеансов. Пик эффективности процедур наблюдается через 6 месяцев после последнего сеанса фотоомоложения (фото 1). Именно за это время компетентные клетки восстанавливают уровень коллагена кожи до максимального значения. Во время проведения процедуры и после нее пациентам необходимо пользоваться фотозащитными средствами со степенью защиты (SPF) 100 для сохранения результатов процедуры и предупреждения повреждающего действия солнечных лучей. Для поддержания и «убыстрения» результатов процедуры обязательным считается также использование препаратов с достаточным содержанием антиоксидантов (витамины А, С, Е) и увлажняющих средств.
На сегодняшний день еще неизвестны все отдаленные побочные эффекты данной процедуры, в связи с тем, что массовое использование метода фотоомоложения появилось на рынке сравнительно недавно. Пациенты с первичными признаками патологического старения должны проходить после проведения данной процедуры ежегодный медицинский контроль, с целью раннего выявления пограничных новообразований.
Лазерное «омоложение»
Лазеры с длиной волны 1450 нм обеспечивают поглощение световой энергии преимущественно водой кожи. При этом глубина проникновения энергии соответствует именно зоне верхней части дермы, которая является желаемой "мишенью". Показания для применения этого лазера — морщины, дряблость кожи, атрофические рубцы и послеугревая атрофия кожи (фото 2). В сочетании с химическим пилингом, воздействующим извне, лазерное излучение, стимулируя дермальные структуры, дает эффект освежения, устранения морщин, улучшения тургора и эластичности кожи. Встроенная регулируемая система динамического обезболивания и охлаждения эпидермиса позволяет минимизировать болевые ощущения и дополнительно защитить эпидермис. Воздействие системы охлаждения начинается за доли секунды до лазерного импульса и заканчивается через несколько миллисекунд после. Данная процедура не требует дополнительного обезболивания. Луч лазера с длиной волны 1450 нм, нагревая воду в верхней части дермы, воздействует на основную мишень — коллаген. Продолжающееся воздействие системы динамического охлаждения локализует образовавшееся тепло в верхней части дермы. В результате продленный лазерный импульс обеспечивает дозированное и равномерное прогревание. Процессы активации фибробластов приводят к появлению новых волокон, структура которых аналогична строению молодой кожи.
Все внешние изменения кожи непосредственно после процедуры сводятся к появлению временной (до нескольких часов) легкой эритемы. Обработка кожи лазером проводится в несколько сеансов с 2-4 недельными интервалами. Количество процедур определяет врач, учитывая клиническую картину. Для того, чтобы закрепить и сохранить достигнутый эффект, лазерную поддержку эластичности кожи можно повторять 1-2 раза в год. Возможные недостатки неинвазивного лазерного «омоложения»: необходимость проведения нескольких процедур, легкий дискомфорт во время лечения, отсутствие быстрого ярко выраженного эффекта, невозможность коррекции глубоких и мимических морщин, необходимость постоянного использования солнцезащитных кремов во время лечения.
Коррекция возрастного избыточного оволосения
Единственным методом, позволяющим добиться стабильной ремиссии и навсегда прекратить нежелательный рост волос, возникающий у 60% женщин после 55 лет, является метод лазерной эпиляции с использованием способности меланина к селективному поглощению лазерного излучения.
Несомненно, что при проведении лазерной эпиляции излучение не устраняет основную причину усиленного роста волос (физиологическое постклимактерическое снижение функции яичников или надпочечников и т.д.), но позволяет быстро, безболезненно, высокоэффективно останавливать рост и развитие волосяных фолликулов. В большинстве случаев необходимость в медикаментозной коррекции этой формы гирсутизма отсутствует, а процедуры лазерной эпиляции позволяют всего за несколько сеансов добиться стойкого прекращения роста волос. В некоторых случаях лазерную эпиляцию целесообразно проводить после консультации с гинекологом-эндокринологом с целью своевременного выявления гормонозависимых опухолей внутренних органов.
Для стойкой лазерной эпиляции используются различные лазеры (рубиновые, диодные, александритовые, неодим:итрий гранат алюминия — Nd:YAG), а также лампы-вспышки (неселективные) для фотоэпиляции. Одними из наиболее эффективных и минимально травматичных являются твердотельные александритовые лазеры с длиной волны 755 нм и динамической системой охлаждения кожи хладоном. Меланин избирательно поглощает лазерную энергию и, нагреваясь, склеивает волосяной фолликул. В течение последующих 1-2 недель отмерший волос выходит из кожи, а склерозированный фолликул постепенно рассасывается. Лазер воздействует только на зрелые фолликулы, а через 4-12 недель (в зависимости от типа волос) на коже появляются новые волоски, которые на момент проведения процедуры находились в состоянии покоя. Их рост прекращает следующая процедура лазерной эпиляции. Таким образом, 5-8 процедур лазерной эпиляции, проведенных с интервалом 4-12 недель, позволяют навсегда прекратить рост 80-90% волос (фото 3). Пушковые, а также светлые волосы практически не содержат меланина, поэтому при проведении лазерной эпиляции александритовым лазером — сохраняются. Для пациентов с темной кожей (5-6 тип по Фицпатрику) оптимальна эпиляция диодным или Nd:YAG лазером. Для удаления светлых волос методом выбора являются диодные лазеры. Эффективность процедур при этом немного ниже, но при воздействии такими лазерами снижается риск развития стойкой гипопигментации.
Удаление сенильных (старческих) ангиом и расширенных сосудов
Специальный сосудистый лазер на красителе (родамине), который позволяет генерировать световой луч с длиной волны 577-595 нм, является наиболее эффективным и минимально травматичным в лечении сосудистой патологии [3]. Излучение этой длины волны избирательно поглощается хромофорами (гемоглобином и оксигемоглобином), в большом количестве содержащимися в патологически измененных и расширенных сосудах, которые располагаются близко к поверхности истонченной кожи. Хромофор трансформирует энергию квантов света в тепло, нагревается сам, нагревает эритроцит и внутреннюю стенку сосуда. Происходит тепловая денатурация белков и закупорка сосуда. Длительность импульса настолько мала (соответствует ½ времени термической релаксации сосуда), что тепло не передается в окружающую сосуд соединительную ткань. Сосуд облитерируется и постепенно рассасывается. Остальные структуры кожи остаются неповрежденными, целостность эпидермиса не нарушается. После рассасывания сосудов текстура кожи сохраняется неизмененной, рубцы не возникают. Процедура не вызывает болезненных ощущений, проводится амбулаторно. Единственным существенным недостатком метода является невозможность получения эффекта при лечении сосудов большего диаметра – глубоких подкожных артериол и вен.
Звездчатые, древовидные, сенильные ангиомы, а также расширенные сосуды на лице рассасываются после 1-2-х кратного лазерного воздействия, оставляя кожу гладкой и чистой (фото 4). Лечение можно проводить в любом возрасте и в любой области кожных покровов. Если факторы, спровоцировавшие расширение предшествующих сосудов, продолжают воздействовать на кожу — постепенного появления новых элементов не избежать. Лазерное воздействие в данном случае эффективно устраняет лишь косметический дефект, не воздействуя на причину заболевания.
Заключение
Разработка и внедрение инновационных технологий являются плодом длительной совместной работы физиков, биологов, медиков. Интеграция фундаментальных наук позволяет достичь качественно нового уровня в улучшении состояния здоровья и качества жизни людей. Появление новых направлений в эстетической медицине несомненно стимулируют появление как технологических, так и биоэтических проблем [4]. Их наличие поддерживается не всегда правильным пониманием медиками механизмов воздействия физических факторов на ткани, наличием строгих показаний и противопоказаний к использованию лазерного воздействия с целью омоложения и устранения косметических дефектов, высокой стоимостью процедур и коммерческими тенденциями в косметологии на фоне низкого современного социального уровня жизни.
Внедрение сложных инновационных технологий в эстетическую медицину требуют от врача осознанного профессионализма, знания смежных специальностей, высокого морального облика, внутренней этики и неукоснительного соблюдения принципа медицины “No nocere”.
Литература
1. Ross V.E., Hardaway C.A. Sub-surface skin renewal by treatment with a 1450 nm diode laser in combination with dynamic cooling // Clinical Application Notes. – vol. 1. – №2.
2. Богомолец О.В. Инновационные биофизические технологии в дерматологии ХХІ века // Медичний всесвіт. – 2003. – Т. 3. – №2. – С. 111-115.
3. Anderson R., Parrish J. Selective photothermolysis precise microsurgery by selective absorption of pulsed radiation // Science. – 1983. – №220. – Р. 524.
4. Кундиев Ю.И. Состояние биоэтики в Украине // Медичний всесвіт. – 2003. – Т. 2. – №1-2. – С. 32-37.
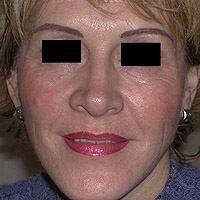
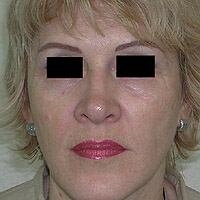
Фото 1. До и после 5 сеансов фотоомоложения (IPL-технология)
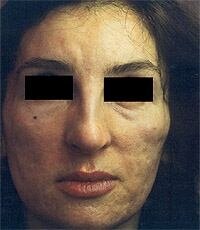
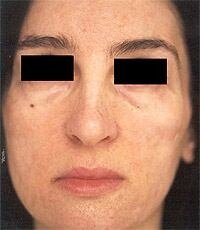
Фото 2. До и через 3 месяца после 6 обработок диодным лазером Smoothbeam (Candela, США)
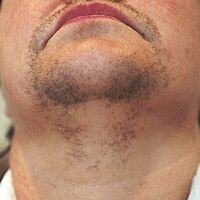
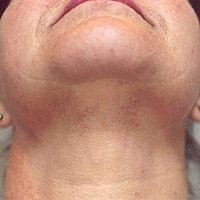
Фото 3. До и после 6 процедур лазерной эпиляции александритовым лазером Gentle Plus (Candela, США)
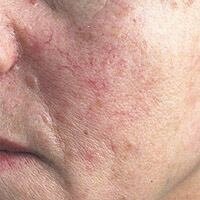
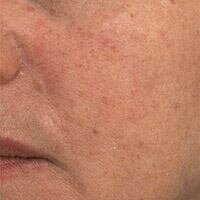
Фото 4. До и после 1 обработки специальным сосудистым лазером на красителе Sclero Plus (Candela, США)