Удаление шрамов (рубцов) лазером в Киеве
Рубцевание – это процесс починки организма. На месте травмы всегда образуются рубцы. Если бы их не было, не заживали бы раны. Рубец – это связка, соединяющая ткани, которая не выполняет функции кожи. В ней нет потовых и сальных желез, волосяных фолликулов. Она менее эластична, но заполняет дефект, поэтому образование рубца относится к целой группе процессов репарации, проходящих в человеческом организме.
Любой рубец должен быть под контролем специалиста. Обычно через 3 месяца нелеченный рубец прорастает сосудами, а через 9 месяцев на всю глубину поражения рубец прорастает нервной тканью и уже принадлежит телу, то есть, это уже кусочек ткани человека. Такие рубцы исправлять тяжело. Если человек приходит после операции, когда ему только сняли швы, это самый благоприятный момент для формирования нового, более эстетичного гладкого рубца.
После операции рубец постепенно бледнеет и становится компактным, этот процесс называется физиологическим рубцеванием. Но иногда вдруг обнаруживается обратный процесс – рубец увеличивается, становится ярче, краснеет или синеет. В таком случае развивается патологическое рубцевание, и необходимо срочное вмешательство специалиста для принятия решения о коррекции процесса.
В нашем, далеком от совершенства, мире вряд ли найдется человек, не имеющий на коже ни одного рубца (шрама). Рубцы (шрамы) различаются по цвету, размеру, рельефу и структуре. Появляются они вследствие любой травмы – удаления новообразований, угревой болезни (прыщи) или любой травмы, или неправильного лечения. Однако есть то, что их объединяет – они постоянно напоминают о перенесенной травме или заболевании.
Рубец (шрам) – это участок соединительной ткани, которая замещает дефект кожи любого участка – лица или туловища, слизистой, органа или ткани, возникший вследствие их травмирования или патологического процесса. Вид рубца (шрама) кожи зависит от объема, глубины, линейности раневого повреждения кожи, особенностей организма, методов лечения, уровня белкового и витаминного обеспечения организма (поскольку белки и витамины, помимо общего действия, способствуют повышению функциональной активности клеток, обеспечивающих очищение раны, развитие грануляций и коллагеногенез). Рубцы (шрамы) кожи бывают физиологические (нормотрофические), патологические (келоидные, гипертрофические) и смешанные.
Какие бывают рубцы (шрамы)
- Физиологические (нормотрофические) рубцы (шрамы) – самые «безобидные». Они формируются вследствие адекватной реакции организма на травму. По прошествии времени они становятся тонкими, белесоватого цвета, не причиняют физических неудобств хозяину. Эти рубцы (шрамы) кожи, как правило, не нуждаются в лечении, и в частности, лазероной шлифовке. Исключение составляют случаи эстетического улучшения внешнего вида рубца (шрама), сглаживания его поверхности или ускорение темпа нормализации цвета., что может быть достигнуто с помощью лазерной шлифовки или другого вида лечения.
Физиологическое рубцевание имеет три стадии:
1) стадия фибробластическая продолжается до 30-х суток, характеризуется пролиферацией юных фибробластов, обилием сосудов, эпителизацией к 18-м суткам, образованием большого количества аморфного вещества в рубцовой ткани и продукцией ретикулярных волокон.
2) стадия волокнистая формируется к 33-м суткам с момента нанесения травмы, характеризуется присутствием зрелых фибробластов и накоплением в рубцовой ткани волокнистых конструкций, в первую очередь – коллагеновых волокон.
3) стадия гиалиновая формируется к 42-м суткам, характеризуется гиалинозом коллагеновых волокон рубцовой ткани, уменьшением количества клеток и сосудов.
До 26-х суток физиологическое (нормотрофическое) и патологическое (келоидогенез) рубцевание протекают сходно.
Патологические рубцы (шрамы) делятся на атрофические, гипертрофические и келоидные.
- Атрофические рубцы (шрамы)– часто являются следствием травмы и угревой болезни (прыщей). Кожа над рубцом (шрамом) дряблая, имеет поперечную исчерченность (при линейных рубцах), зачастую такие рубцы (шрамы) лишены пигмента и поэтому выглядят белыми. Характерный вид этих рубцов (шрамов) обусловлен дефектом соединительной ткани под рубцом (шрамом), дефицитом коллагена и эластина, основных белков, образующих каркас кожи.
- Гипертрофические рубцы (шрамы)– так же, как и келоидные, возвышаются над окружающей кожей, но, в отличие от последних, остаются в пределах повреждения. Возникают они, как правило, после оперативных вмешательств и травм в результате неадекватного воспаления или лечения, присоединения вторичной инфекции, снижения местных иммунных реакций, эндокринных дисфункций и др.
- Келоидные рубцы (шрамы) образуются на месте ожогов, травм, после воспалительных процессов, угревой болезни (прыщей) и операций. Келоидные рубцы (шрамы) могут быть активными (растущими) и неактивными (стабилизированными), не зависимо от давности. Чаще всего они локализуются на коже в области мочки уха, зоны декольте и плеч, то есть верхней 1/3 туловища. Активный келоидный рубец (шрам) растет и вызывает боль, зуд, чувство онемения, эмоциональные расстройства, имеет вид напряженного красного рубца (шрама), часто с синюшным оттенком. Неактивный келоидные рубцы (шрамы) – не растет, субъективно не беспокоит пациента, цвет рубца (шрама) розовый, или приближается к цвету нормальной кожи.
На этапе формирования рубца (шрама) заранее невозможно предугадать будет ли этот рубец (шрам) нормо- или гипертрофическим, или превратится в келоидный. Поэтому все рубцы (шрамы) должны находиться под наблюдением и контролем специалиста.
В чем отличия течения патологического рубцевания от физиологического:
1) на стадии фибробластической на фоне обилия юных фибробластов появляются их периваскулярные скопления – «узелки». Фибробластическая стадия в келоидных рубцах (шрамах) длится до года, с течением времени созревание наблюдается лишь в глубоких слоях.
2) на стадии волокнистой юные фибробласты продолжают количественно доминировать и формируют большие скопления.
3) на стадии гиалиновой число юных фибробластов также не изменяется, но активизируется синтез незрелых компонентов межклеточного вещества, и в дальнейшем ткань не имеет тенденции к созреванию.
Методы лечения
При отсутствии квалифицированного лечения или несвоевременном его начале может начаться неконтролируемый рост рубца (шрама) или развиться дефект соединительной ткани. Если рубец (шрам) находится в области сустава, может возникнуть контрактура с ограничением объема движений.
Чем раньше пациент обращается к врачу, тем эффективнее и быстрее можно провести лечение/коррекцию.
Лечение или коррекция
На этапе развития рубца (шрама) проводят его лечение. Это позволяет уменьшить отек, нормализовать кровообращение и синтез коллагена, обеспечить профилактику вторичной инфекции. А если рубец (шрам) уже сформировался – проводится его коррекция. Рубец (шрам) сглаживают по высоте, нормализуют цвет и текстуру кожи. Это достигается разными методами, в зависимости от вида рубца (шрама).
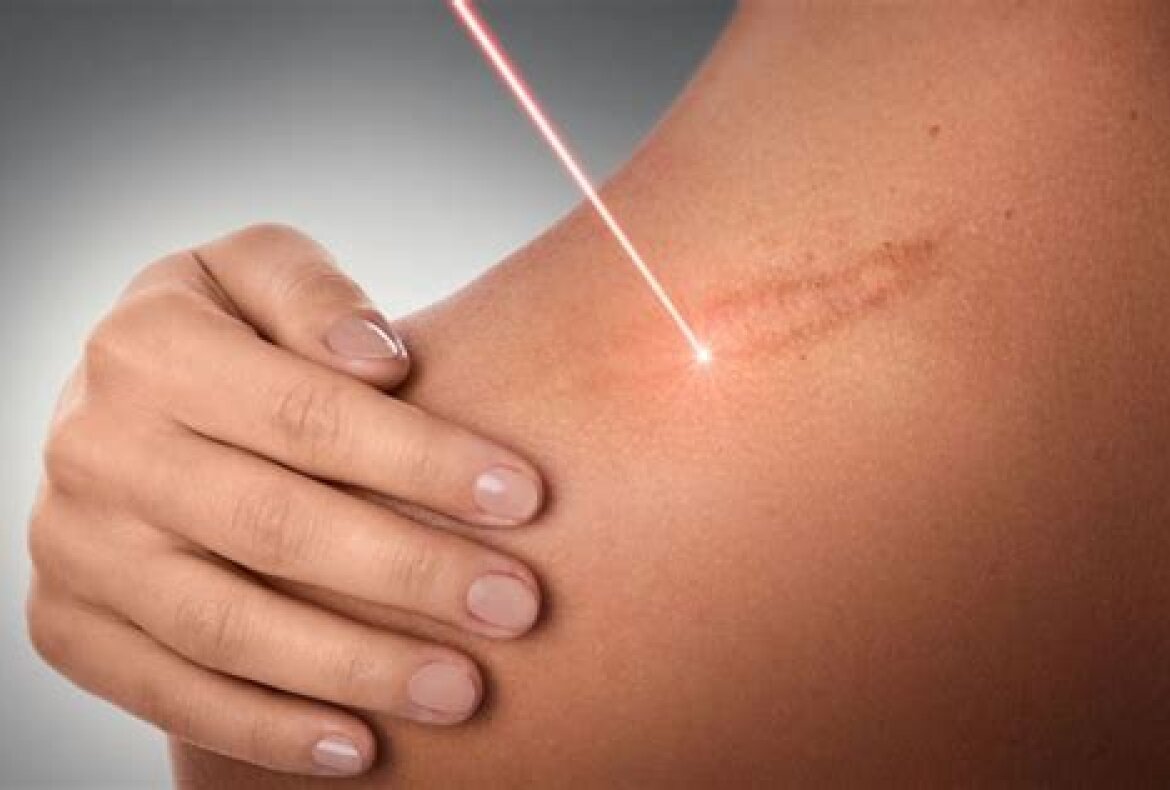
Лазерная шлифовка рубцов (шрамов) используется при коррекции/лечении атрофических и гипертрофических рубцов (шрамов). Лазерная шлифовка провидится проводится быстро, но все таки время шлифовки зависит от обрабатываемой площади. Максимальный результат от одной процедуры достигается через 2-3 месяца после лазерной шлифовки. Процедур лазерной шлифовки может быть 3-5 в среднем. После лазерной шлифовки наблюдается краснота, небольшая отечность, корочки.
Кроме лазерной шлифовки рубцов используются процедуры криодеструкции, инъекции кортикостероидов, микродермабразия и субцизия
Лечение рубцов – процесс непростой и достаточно длительный. Поэтому перед началом лечения следует запастись терпением. В зависимости от сложности, места расположения, размера рубца и давности его образования специалисты подбирают способ его лечения.
Что будет, если рубец не лечить?
При отсутствии квалифицированного лечения или несвоевременном его начале, может начаться неконтролируемый рост рубца или развиться дефект соединительной ткани. Если рубец находится в области сустава, может возникнуть контрактура с ограничением объема движений.
Когда лучше начинать коррекцию рубца?
Начинать лечение и коррекцию лучше сразу же после перенесенной травмы, на этапе формирования рубца. Чем раньше начато лечение, тем менее заметным можно сделать рубец.
Как подбирается метод лечения?
Выбор метода зависит от фазы развития и локализации рубца, а также возраста пациента, его пола и типа кожи. Учитывая индивидуальные особенности, врач подбирает наиболее эффективный метод.
Чем отличается лечение рубца от коррекции?
На этапе развития рубца проводят его лечение. Это позволяет уменьшить отек, нормализовать кровообращение и синтез коллагена, обеспечить профилактику вторичной инфекции. А если рубец уже сформировался – проводится его коррекция: врач сглаживает рубец по высоте.
Сколько времени может занять лечение рубца?
Чем моложе рубец, тем меньше времени может понадобиться для его лечения. От начала терапии до получения конечного результата, например, при лечении гипертрофического рубца, может потребоваться от 2-х до 12 месяцев, а восстановление атрофического рубца может быть достигнуто и после 1-3 процедур.
Можно ли осветлить сформировавшийся рубец?
Если рубец красного цвета – это обусловлено наличием в нем избыточного количества сосудов. В этом случае его можно обесцветить, обработав сосудистым лазером. При этом сосуды склеиваются, и рубец постепенно бледнеет. Если же изменение цвета обусловлено пигментацией, тогда могут быть рекомендованы микродермабразия, пилинги, отбеливающие кремы.
Методы лечения
- Микродермабразия – шлифовка кожи микрокристаллами алюминия в месте образования рубца. Методика применяется для лечения гипертрофических и атрофических рубцов.
- Криотерапия – механизм повреждения тканей криогеном обусловлен поражением микроциркуляторного русла и гибелью цитоплазмы и органелл клеток, вызванной внутриклеточным и внутрисосудистым образованием кристаллов льда. Во время оттаивания в клетках повышается концентрация электролитов, что при повторном охлаждении тканей сопровождается еще большей кристаллизацией, ускоряя их гибель. Методика применяется для лечения келоидных и гипертрофических рубцов.
- Лазерное лечение – СО2 лазер (фракционный лазер) испаряет верхние слои кожи, сосудистый – склеивает сосуды в рубце. Этот вид терапии применяют для лечения атрофических, гипертрофических и келоидных рубцов.
- Субцизия – суть метода заключается в применении иглы, благодаря которой происходит подсечение соединительных тяжей, и дно атрофического рубца, высвобождаясь, подводится к верху, и, таким образом, дефект выравнивается. Методика применяется для лечения атрофических рубцов.
- Мезотерапия – это введение косметических и фармацевтических средств в средние слои кожи с целью улучшения качества рубца. При этом чаще всего применяются наполнители (филлеры), которые бывают синтетическими, полусинтетическими и натуральными. Кроме филлеров также вводятся фибробласты – клетки, синтезирующие коллаген, различные микроэлементы, которые стимулируют заживление раны и формирования рубца. Методика применяется для лечения атрофических рубцов.
- Пилинги – процесс, связанный с отшелушиванием верхнего слоя кожи. Пилинги применяются для терапии атрофических и нормотрофических рубцов.
- Хирургическое иссечение – как монометод, дает хорошие результаты при лечении гипертрофического рубца. Применение этого вида терапии для нивелирования келоидного рубца не всегда оправдано, поскольку в 70-90% случаев дает существенные осложнения.
- Силикон – механизм действия силикона и силиконовых гелей заключается в увлажнении рубца, сжатии капилляров, уменьшении развития медиаторов воспаления, снижении синтеза коллагена за счет кислородного голода. Этот вид терапии применяется для лечения келоидных и гипертрофических рубцов.
- Кортикостероиды – инъекционный вид терапии келоидных и гипертрофических рубцов. Стероиды применяются локально путем внутрирубцовых инъекций. В рубец вводится кристаллическая суспензия для лечения прогрессирующих келоидных и старых гипертрофических рубцов. Введенные стероиды снижают синтез коллагена не только за счет подавления деления фибробластов, но и благодаря повышению концентрации коллагеназы – фермента, который расщепляет коллаген. Кроме того, стероиды также обладают противовоспалительным действием.
В большинстве случаев возникает необходимость в комбинации двух или нескольких способов коррекции, используют их поэтапно, по мере созревания рубца. Например, при помощи микродермабразии или пилинга убирают верхний слой кожи для того, чтобы затем нанесенные на область рубца вещества и искусственные покрытия могли оказывать более глубокое действие. Наносят также кремы и гели, содержащие различные активные вещества.
Популярные вопросы о Удаление шрамов (рубцов) лазером
Скільки потрібно сеансів лазера для видалення шраму?
Кількість сеансів залежить від складності походження та розміру рубця або шраму. Невеликі дефекти згладжуються після 2 – 3 процедур. Складні випадки потребують більшої кількості сеансів. Великі, опуклі та застарілі рубці видаляються приблизно через 8 – 10 процедур.
Які рубці не можна видаляти лазером?
За допомогою лазера не видаляються келоїдні рубці, такий спосіб видалення може призвести до розростання рубцевої тканини.
Що не можна робити після видалення шраму лазером?
Рекомендуються наступні обмеження після процедури:
- Протягом періоду реабілітації, що займає близько 7 днів, бажано виключити фізичні навантаження, лазню та сауну.
- Протягом 3 тижнів - уникати прямої дії сонячних променів та ультрафіолету штучного походження (солярію).
Цены на Удаление шрамов (рубцов) лазером в Киеве
Записаться на консультациюВрачи, предоставляющие эту услугу
ПодробнееЗаписаться на прием
Институт дерматологии и косметологии доктора Богомолец это ориентированный на пациента институт дерматологии мирового класса, где пациентов лечат эксперты в области медицинской и косметической дерматологии, имеющие знания во всех аспектах дерматологии

