Нове у діагностиці та лікуванні гемангіом

Журнал «Косметолог» №1, 2010
ОПУХОЛЬ ДЕТСКОГО ВОЗРАСТА
С 1994 по 2010 год врачами Института дерматологии и косметологии доктора Ольги Богомолец обследовано более 15000 пациентов с гемангиомами. На основании собственного клинического опыта были разработаны практические рекомендации для врачей.
Гемангиома — доброкачественная сосудистая опухоль, поражающая детей до 1-го года и имеющая характерное клиническое течение.
Гемангиомы встречаются примерно у десяти из ста малышей. У 80% деток эти опухоли появляются в период от первых 2-х недель до 2-х месяцев после рождения. Чаще встречаются у девочек, чем у мальчиков (в соотношении 3:1) и у недоношенных деток. Количество гемангиом у ребенка может варьировать от одной до нескольких сотен, их размер — от 2-3 мм2 до 1000 см2.
Клиника
Гемангиомы могут быть как изолированными кожными поражениями, так и компонентом сложных наследственных синдромов. Клинические проявления гемангиом имеют характерные особенности и являются ведущими в их диагностике.
Время появления: у 80% пациентов гемангиомы появляются в возрасте от 2-х недель до 2-х месяцев, у остальных могут быть замечены уже при рождении.
Первичным клиническим проявлением гемангиомы является красная папула или пятно небольшого размера (1-5 мм). Появлению красной папулы может предшествовать небольшое гиповаскуляризированное пятно.
Места излюбленной локализации: кожа лица, волосистой части головы, шеи. Гемангиомы могут располагаться на любых участках кожи, слизистых, внутренних органах, костях.
Клиническое течение гемангиом можно подразделить на три основные фазы (стадии): роста (пролиферации); стабилизации (остановки роста); спонтанной регрессии (самостоятельного рассасывания).
- Стадия пролиферации (роста гемангиомы) продолжается до достижения ребенком возраста 12 месяцев и является наиболее опасной для развития осложнений и возможной инвалидизации ребенка. Клиническими проявлениями активации пролиферации является ярко-красный цвет опухоли, увеличение ее размера, элевация над поверхностью кожи, появление сателлитных новообразований, синюшного ободка или красных сосудиков по периметру опухоли.
- Стадия стабилизации (остановки активного роста гемангиомы) может длиться от 1 до 5 лет. В этот период размер опухоли увеличивается пропорционально росту ребенка, ее цвет становится менее ярким.
- Стадия полной или частичной спонтанной регрессии (самостоятельного рассасывания, или инволюции гемангиомы) наблюдается не у всех пациентов и длиться в период достижения ребенком возраста от 3 до 8 лет. В случае быстро растущей поверхностно распространяющейся формы гемангиомы инволюция может происходить стремительно и к 2-м годам опухоль может полностью регрессировать. Большинство гемангиом регрессируют лишь частично, оставляя после себя гипертрофию или атрофию мягких тканей, изменения текстуры кожи, остаточные подкожные и внутрикожные сосуды.
Осложнения: в период активного роста гемангиома может изъязвляться, кровоточить, инфицироваться, прорастать в подлежащие структуры и органы, нарушать жизненно важные функции, что может привести к инвалидизации ребенка.
Диагностика
Для подтверждения диагноза гемангиомы обычно достаточно клинического осмотра, сбора анамнеза и наблюдения в динамике. В случаях комбинированных системных поражений или наличия ассоциированной патологии могут быть использованы ультразвуковое исследование, компьютерная термография, ангиография, реовазография, магнитно-резонансная томография.
Гемангиомы необходимо дифференцировать с поверхностными и глубокими сосудистыми мальформациями (которые ранее назывались кавернозными и плоскими гемангиомами), задне- и переднемедиальными сосудистыми невусами Унны, ангиосаркомами, лимфгемангиомами, лимфангиомами, множественным гемангиоматозом. Каждое из вышеперечисленных заболеваний имеет свою характерную клиническую картину. Дифференциальная диагностика проводится врачом во время осмотра и сбора анализа.
• Сосудистые мальформации являются пороками развития сосудов кожи и, в отличие от гемангиом, никогда не пролиферируют, растут пропорционально росту ребенка, всегда видны уже при его рождении в виде розовато-красного и красно-фиолетового пятна. Сосудистые мальформации никогда не регрессируют, а с возрастом становятся более синюшными, на их поверхности появляются ангиоматозные разрастания.
• Сосудистые невусы Унны, или компрессионные капилляропатии, так же, как и сосудистые мальформации, никогда не пролиферируют, имеют характерную локализацию (затылочная область, межбровье, копчик). Переднемедиальные невусы Унны могут быть расположены в области межбровья в виде несливных розоватых пятен в форме латинской буквы V или мелких красных точек на верхнем веке или крыле носа. В отличие от сосудистых мальформаций, переднемедиальные сосудистые невусы Унны в большинстве случаев самостоятельно рассасываются к году. Заднемедиальные сосудистые новообразования располагаются в области примыкания кожи шеи и головы и остаются неизмененными на протяжении жизни.
Методика постановки диагноза
Во время сбора анамнеза важно выяснить:
• когда впервые было замечено поражение;
• увеличилось ли оно со времени появления;
• есть ли признаки регрессии.
Если поражение выявлено при рождении, это может быть и гемангиома, и сосудистая мальформация, но пролиферировать будет лишь гемангиома.
• На ранней стадии развития гемангиомы (до начала ее активной пролиферации) следует применить дополнительные клинические наблюдения в динамике: необходимо точно выяснить, является ли данное поражение пролиферирующим. Если в момент рождения визуальных признаков поражения не было, а позже оно начало пролиферировать, то это дает вполне определенные основания считать, что у пациента гемангиома.
• Сосудистая мальформация может существовать в момент рождения, но оставаться незаметной на протяжении нескольких дней, недель, месяцев; артериовенозная мальформация — на протяжении нескольких лет после рождения. Такие поражения никогда не пролиферируют, но постепенно увеличиваются в объеме из-за дилатации и гипертрофии существующих структур. Происходит это, как правило, медленно, но неуклонно и долго.
Гемангиомы могут быть одиночными или множественными и локализоваться на любых участках кожи и слизистой. В случаях множественного гемангиоматоза поражения могут локализоваться на коже, а в некоторых случаях — и во внутренних органах. При наличии на коже трех и более гемангиом должно быть проведено УЗИ внутренних органов с целью раннего выявления и лечения внутренних сосудистых новообразований Присутствие одной большой или многих маленьких гемангиом может приводить к разрушению красных кровяных телец, развитию анемии, что требует своевременной диагностики и медицинской коррекции.
Методы лечения
I. Лазеротерапия
Наиболее современным, лечебно и косметически эффективным методом является лечение поверхностных гемангиом, с помощью специального сосудистого лазера на красителе (родамине) с длинами волн 577-595 нм. Лазер безболезненно, не травмируя кожу и безвредно для ребенка, стимулирует рассасывание гемангиомы. Кожа после нескольких процедур остается гладкой и чистой. Лазерная энергия этих длин волн избирательно поглощается оксигемоглобином и гемоглобином. Хромофоры кожи трансформируют световую энергию в тепловую, нагреваются сами и опосредованно нагревают эритроцит и внутреннюю стенку сосуда. Специально подобранная продолжительность импульса (1500 мкс) предотвращает передачу тепла с сосудистой стенки в окружающую соединительную ткань дермы. Сосуды опухоли склеиваются и затем постепенно рассасываются. Текстура кожи при этом не изменяется, рубцы не формируются. Процедуры лазерной обработки проводятся амбулаторно, не нарушают целостности кожи, не ограничивают санитарно-гигиенический режим пациента.
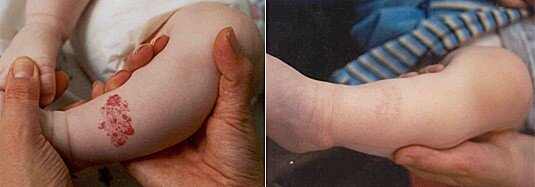
Фото до и после шести обработок специальным сосудистым лазером на красителе
Рекомендации международной экспертной группы «Гемангиомы в детском возрасте» (г. Хайльбронне, Германия) таким образом определяют оптимальные сроки начала лазеротерапии:
1. гемангиомы на лице и в аногенитальной области рассматриваются как «экстренный медицинский случай» и требуют терапевтического лечения специальным импульсным сосудистым лазером на красителе в течение трех дней;
2. гемангиомы кожи лица с явной тенденцией к росту (увеличение площади поражения в 1,5 раза за одну неделю) должны быть обработаны немедленно, а при другой локализации — в течение одной недели после обнаружения;
3. гемангиомы оротрахеального тракта рассматриваются как «экстренный медицинский случай» и должны быть обработаны лазером до того, как возникнет необходимость в трахеотомии.
Учитывая простоту, безвредность, безболезненность и высокую эффективность этого метода, можно существенно расширить перечень гемангиом, при которых показана лазеротерапия. Недостатком лазеротерапии специальным сосудистым лазером на красителе является необходимость проведения многократных обработок и невозможность воздействовать на опухоли, расположенные глубоко под кожей. Применение других лазеров (CO2, эрбиевого, аргонового, на парах меди) для лечения гемангиом не рекомендуется, поскольку после удаления опухоли на коже остаются рубцы.
II. Криодеструкция
Криодеструкция, или замораживание жидким азотом, используется для удаления выступающих над поверхностью кожи гемангиом небольшого размера (до 2-3 см в диаметре) и в случаях, когда вся опухоль может быть охвачена замораживанием за одну процедуру. Метод позволяет при однократном воздействии (при использовании тефлоновых аппликаторов и проведении 2-3 криоциклов) полностью разрушить опухоль.
Процедура проводится амбулаторно, длится 10-15 минут, не требует дополнительного обезболивания. После проведения процедуры болевые ощущения ребенка не беспокоят. Купание разрешено. В результате воздействия формируется пузырь, ткани отмирают и отторгаются. В течение 3-4 недель наступает заживление раны с формированием гладкого рубца, который растет пропорционально росту ребенка. Остаточные явления после процедуры представляют собой гладкий, округлый, мягкий, соответствующий форме выбранного аппликатора рубчик, светлее окружающих тканей, на котором не растут волосы.
Криодеструкция не проводится на волосистой части головы, в складках кожи, на лице, в области молочной железы, кистях рук, половых органах при обширных опухолях или гемангиомах, расположенных подкожно.
III. Склерозирование
Склерозирование (инъекционное введение кортикостероидов) применяют при подкожно расположенных гемангиомах, при угрозе локальной обтурации или прорастания в ткани. Введенное в опухоль специальное вещество позволяет рост подкожных гемангиом небольшого размера (до 2-3 см в диаметре). В зависимости от скорости роста и глубины залегания опухоли инъекции могут проводиться с интервалом 2-4 недели, до полной остановки роста опухоли. Процедура происходит амбулаторно, занимает от 10-30 минут. Для обезболивания используется местное введение анестетика. После инъекции возможен отек, в последующем локальное истончение кожи и мягких тканей, формирование атрофического рубчика.
IV. Гормонотерапия
При множественных быстро растущих гемангиомах или обширных опухолях с риском нарушения функций жизненно важных органов ребенка возникает необходимость в системном назначении преднизолона по традиционной или альтернирующей схеме. Системная гормонотерапия рекомендуется в случае активного роста гемангиом, расположенных в зонах повышенного риска: рядом с глазами, ртом, носом, родничком, уретрой, и при угрозе нарушения жизненно важной функции.
В зависимости от темпов роста, формы опухоли, возраста ребенка и сопутствующей патологии пациента может быть предложена традиционная или альтернативная (принятая в Европе) схема назначения препарата. Возможные побочные эффекты, проходят без дополнительного лечения пациента на протяжении 1-3 месяцев после окончания терапии.
V. Хирургическое иссечение
В мировой практике врачи отказались от лечения гемангиом хирургическим методом, поскольку хирургическое иссечение не гарантирует рецидива опухоли, сопряжено с использованием общей анестезии (которая может быть использована у детей до 1 года только по жизненным показаниям), имеет длительный период заживления, а также оставляет после себя рубцовые изменения.
Хирургическое иссечение все еще используется в Украине при лечении гемангиом у детей до 1 года в связи с отсутствием в государственной медицине Украины адекватного современного технического оснащения и недостаточной информированностью врачей. Хирургическое иссечение может быть использовано в более взрослом возрасте в случае глубоких подкожно расположенных обширных гемангиомах, сочетающихся с пороками развития глубоких сосудов, или наличии подлежащих артериовенозных шунтов.
Спонтанная регрессия
Некоторые гемангиомы (расположенные вдали от физиологически важных отверстий и органов, медленно растущие, а также гемангиомы в стадии стабилизации) могут быть оставлены под наблюдением, до полной или частичной спонтанной регрессии.
Традиционные ошибки
1. Выжидательная тактика в надежде на спонтанную регрессию гемангиом и назначение лечения только при развитии осложнений.
2. Использование устаревшей классификации (капиллярные, кавернозные и плоские гемангиомы) и термина «гемангиома» для обозначения различных по этиологии и патогенезу заболеваний у взрослых.
3. Отождествление гемангиом и сосудистых мальформаций и использование идентичных деструктивных методов лечения.
4. Использование деструктивных методов (хирургическое иссечение, электрокоагуляция, криодеструкция, жидкость Ходоровича) при обширных глубоких гемангиомах, что не гарантирует отсутствие рецидивов опухоли и оставляет обезображивающие рубцы.
5. Использование рентген-терапии, лучей Буки в лечении гемангиом, что имеет существенные побочные действия и приводит к развитию осложнений: облысению, формированию злокачественных опухолей.
Прогноз результатов
1. При своевременном начале лечения с помощью сосудистого лазера на красителе с длиной волны 577-595 нм гемангиомы могут быть полностью излечены с полным сохранением нормальной текстуры и цвета кожи, без образования рубцов.
2. При несвоевременном начале лечения или при его отсутствии пролиферирующие гемангиомы могут нарушать жизненно важные функции и приводить к инвалидизации ребенка.
3. Гемангиомы, не удаленные до исполнения ребенку 12 месяцев, могут быть оставлены под наблюдением до возможной спонтанной регрессии (до 5-7 лет), а затем при необходимости пролечены специальным сосудистым лазером на красителе.
Справка:
Гемангиомы поражают 10% детей до года и являются наиболее распространенной опухолью детского возраста.
Гемангиомы поражают детей женского пола в три раза чаще, чем мужского. Могут сочетаться с другими заболеваниями и пороками развития.
Множественный гемангиоматоз может привести к смерти ребенка в результате внутреннего кровотечения.